Artikelen
Constitutioneel eczeem - Itraconazol bij ’red face’ tijdens dupilumabbehandeling (2019-04)
Artikel in PDF
F. de Beer, I. Haeck2, D. Bakker, L. Ariëns, J. van der Schaft, M. van Dijk, M. de Bruin-Weller
Dupilumab, een volledig humaan, monoclonaal antilichaam gericht tegen de interleukine-4-receptor alfasubunit, is de eerste biologic voor de behandeling van constitutioneel eczeem (CE). Dupilumab is sinds januari 2018 geregistreerd en beschikbaar voor de Nederlandse markt. In de dagelijkse praktijk worden soms bijwerkingen gezien die niet gerapporteerd zijn in klinische studies. In drie casus beschrijven we het optreden van de zogenoemde red face tijdens dupilumabbehandeling met een goede respons op behandeling met itraconazol oraal.
Ziektegeschiedenis
Casus 1
Op ons eczeemspreekuur zagen wij een man van 39 jaar die sinds 3 maanden werd behandeld met dupilumab 300 mg per 2 weken in verband met zijn constitutioneel eczeem (CE). Initieel was er een significante verbetering van het eczeem zichtbaar over het gehele lichaam. Echter, na 11 weken ontstond er verergering van jeuk- en pijnklachten in het gelaat gepaard gaande met roodheid en forse schilfering. De huidafwijkingen reageerden onvoldoende op lokale corticosteroïden. Bij dermatologisch onderzoek zagen we in het gelaat doorlopend tot in de hals en nek diffuus geïndureerde erythematosquameuze huidafwijkingen (figuur 1A). Klinisch paste dit beeld goed bij een zogenoemde head-and-neck dermatitis (HND). Wegens het pijnlijke aspect werd voor de differentiële diagnose nog gedacht aan een atypische rosacea. Gezien het ontstaan van nieuwe huidafwijkingen met slechte respons op lokale corticosteroïden tijdens behandeling met dupilumab werd er een biopt afgenomen (figuur 2).
Het histologisch onderzoek liet een prominente parakeratose zien met daarin talrijke neutrofiele granulocyten, deels neigend tot intraen subcorneale pustelvorming. De epidermis was psoriasiform verbreed en vertoonde acanthose met verlengde retelijsten en spongiose. In de dermis was een dens infiltraat van lymfocyten, neutrofiele granulocyten en enkele eosinofiele granulocyten die alle deels overgrijpen op het aanwezige epitheel. Er werd geen Malassezia aangetroffen in het biopt. Samengevat was de histopathologie passend bij een neutrofiele dermatose met op de achtergrond een beeld van eczeem. Er waren geen tekenen van een rosacea. In het bloed werd een verhoogd specifiek IgE voor Malassezia (m227) aangetroffen, namelijk 48,50 kU/l (ref. waarden 0,0-0,34 kU/l). Vanwege een sterke verdenking op de klinische diagnose HND werd er direct gestart met itraconazol 200 mg per dag gedurende veertien dagen. Na één week waren de klachten anamnestisch significant afgenomen. Dit werd bij een controleconsult na een behandeling van in totaal twee weken ook geobjectiveerd (figuur 1B). Gezien de goede respons werd besloten de behandelduur met itraconazol 200 mg per dag te verlengen tot ten minste 8 weken. Behandeling met dupilumab werd voortgezet.
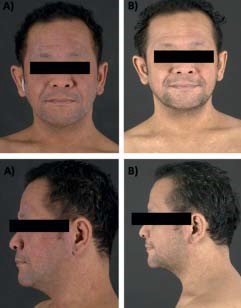
Figuur 1. Casus 1. A. Vóór behandeling met itraconazol.
B. Tijdens behandeling met itraconazol.
Casus 2
Een man van 29 jaar werd op de polikliniek Dermatologie van het Reinier de Graaf ziekenhuis in Delft behandeld met dupilumab 300 mg per 2 weken vanwege CE. Aanvankelijk was de behandeling met dupilumab effectief, maar na circa 6 maanden ontstonden er rode, schilferende en branderige huidafwijkingen in het gelaat die niet goed reageerden op lokale corticosteroïden. De pijn stond op de voorgrond en de huid voelde strak aan. Onder de werkdiagnose rosacea werd hij een periode behandeld met ivermectinecrème, echter zonder resultaat. Wegens onduidelijkheid over de diagnose werd er een biopt afgenomen. Daarnaast werden er plakproeven ingepland om een allergisch contacteczeem uit te sluiten. Na telefonisch overleg werd patiënt verwezen naar het multidisciplinaire eczeemspreekuur van het UMC Utrecht. Aldaar zagen we een fors erytheem in het gelaat met diffuus fijne squamae rondom de ogen, op het voorhoofd en op het behaarde hoofd. Voor de differentiële diagnose werd er gedacht aan een HND, seborroïsch eczeem, een toxicodermie of een allergisch contacteczeem. Plakproeven verricht in Delft lieten behoudens een positieve reactie op cocamidopropylbetaïne geen andere dan eerder aangetoonde relevante contactallergieën zien. Revisie van het huidbiopt uit het Reinier de Graaf ziekenhuis toonde een vergelijkbaar histologisch beeld als bij casus 1. Opvallend ook in dit biopt was de prominente parakeratose met talrijke neutrofiele granulocyten in het epitheel met op de achtergrond een beeld van eczeem. Er werd geen Malassezia aangetroffen in het biopt. Patiënt werd op basis van de klinische diagnose HND behandeld met itraconazol 200 mg per dag gedurende 2 weken. Tijdens een controleconsult vertelde patiënt dat het huidbeeld verbeterd was, waarop werd besloten de itraconazol 200 mg per dag te continueren tot ten minste 8 weken. Behandeling met dupilumab werd voortgezet.
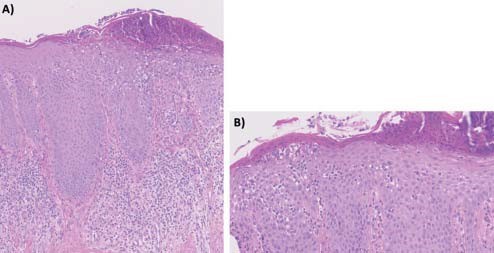
Figuur 2. Histopathologische bevindingen aangedane huid casus 1.
A. Parakeratose met talrijke neutrofiele granulocyten neigend tot intraen subcorneale pustelvorming, verlengde retelijsten en spongiose in de epidermis. In de dermis een dens infiltraat met overwegend lymfocyten en neutrofiele granulocyten en enkele eosinofiele granulocyten.
B. Neutrofiele granulocyten migratie door het epitheel met subcorneale pustelvorming.
Casus 3
Een man van 46 jaar bekend met CE werd bij ons behandeld met dupilumab 300 mg per 2 weken. Bij een regulier controleconsult na ongeveer 5 maanden dupilumabbehandeling was er sprake van plots ontstane verergering van forse roodheid in het gelaat, met als voornaamste klacht jeuk. Behandeling met lokale corticosteroïden had geen effect. Bij lichamelijk onderzoek zagen we een vurig erytheem in het gelaat doorlopend tot hals en nek met milde induratie en enkele teleangiëctastieën. Voor de differentiële diagnose werd gedacht aan een HND of een atypische rosacea. Als proefbehandeling werd er gestart met itraconazol 200 mg per dag. Er werd geen biopt afgenomen. Na 4 weken werd er een significante verbetering van het huidbeeld in de hoofd-halsregio geobserveerd. Ook de jeuk was aanzienlijk afgenomen. Gezien het goede effect van de behandeling werd besloten de itraconazol 200 mg per dag te continueren tot een behandelperiode van maximaal 3 maanden. De behandeling met dupilumab werd voortgezet.
Bespreking
HND is een klinische diagnose en kan voorkomen bij CE-patiënten vanaf de adolescentie. HND kenmerkt zich door erythematosquameuze patches en plaques hoofdzakelijk aanwezig in de hoofd-halsregio. De huidafwijkingen gaan gepaard met jeuk en reageren vaak onvoldoende op lokale corticosteroïden. De Malassezia furfur speelt mogelijk een rol bij HND. Deze behoort tot de normale huidflora en is met name aanwezig in gebieden met veel talgklieren. [1] Door een verstoorde huidbarrière bij CE-patiënten kan de Malassezia furfur makkelijker doordringen in de huid wat kan leiden tot activatie van keratinocyten. Antigeenpresentatie van Malasseziaantigeen aan T-cellen via dendritische cellen kan leiden tot IgE-productie door B-cellen. In een Nederlandse studie uit 2004 bleek dat alle patiënten met CE en HND een verhoogd specifiek serum IgE voor Malassezia hadden, terwijl dit maar in 13,6% van de CE-patiënten zonder HND gevonden werd. [1,2] Een verhoogd specifiek IgE voor Malassezia is kenmerkend voor patiënten met CE en HND en wordt niet gevonden bij patiënten met seborroïsch eczeem of pityriasis versicolor waarbij de Malassezia furfur in de etiologie waarschijnlijk ook een rol speelt. [1,3] Gerandomiseerde placebogecontroleerde studies tonen een significante verbetering van HND na behandeling met systemische antimycotica. [1,4-6] Zowel itraconazol als ketoconazol 200 mg per dag met een behandelduur van 1 tot 2 maanden kan gegeven worden. Zo nodig kan de behandeling met 200 mg tweewekelijks gecontinueerd worden. Itraconazol heeft de voorkeur omdat de kans op hepatotoxiciteit kleiner is. Vanwege de positieve resultaten na behandeling met systemische antimycotica en de verhoogde waarde van het specifiek IgE voor Malassezia in het bloed, is de gedachte ontstaan dat de Malassezia furfur mogelijk een rol speelt in de etiologie van HND.
De histopathologische kenmerken van HND zijn onbekend. Het histopathologisch beeld van de casuïstiek die wij beschrijven, toont een prominente aanwezigheid van parakeratose met talrijke neutrofiele granulocyten in het epitheel, neigend tot intraen subcorneale pustelvorming. Naast de psoriasiform verbrede epidermis en de verlengde retelijsten wordt er ook een beeld van eczeem gezien met spongiose en enkele eosinofiele granulocyten. Er zijn geen kenmerken van rosacea aanwezig. Vanwege de neutrofiele granulocyten is een seborroïsch eczeem minder waarschijnlijk. Histopathologisch lijkt er sprake te zijn van een reactief beeld, waarbij de Malassezia furfur mogelijk als trigger fungeert.
Conclusie
Op basis van de klinische verschijnselen, de goede respons op itraconazol en de verhoogde waarde van het specifiek IgE voor Malassezia in het serum wordt de klinische diagnose HND bij de beschreven patiënten gesteld. De histopathologie toont een neutrofiele dermatose met op de achtergrond een beeld van eczeem. Het lijkt een reactief beeld met als mogelijke trigger de Malassezia furfur. Bij patiënten die zich presenteren met de zogenoemde red face tijdens behandeling met dupilumab wordt behandeling met itraconazol 200 mg per dag gedurende ten minste acht weken geadviseerd.
Literatuur
1. Darabi K, Hostetler SG, Bechtel MA, Zirwas M. The role of Malassezia in atopic dermatitis affecting the head and neck of adults. J Am Acad Dermatol 2009;60(1):125-36.
2. Devos SA, van der Valk PG. The relevance of skin prick tests for Pityrosporum ovale in patients with head and neck dermatitis. Allergy 2000;55(11):1056-8.
3. Nordvall SL, Lindgren L, Johansson SG, Johansson S, Petrini B. IgE antibodies to Pityrosporum orbiculare and Staphylococcus aureus in patients with very high serum total IgE. Clin Exp Allergy 1992;22(8): 756-61.
4. Lintu P, Savolainen J, Kortekangas-Savolainen O, Kalimo K. Systemic ketoconazole is an effective treatment of atopic dermatitis with IgE- mediated hypersensitivity to yeasts. Allergy 2001;56(6):512-7.
De complete literatuurlijst is, vanaf drie weken na publicatie in dit tijdschrift, te vinden op www.nvdv.nl.
Samenvatting
Wij presenteren drie patiënten met een exacerbatie van erythematosquameuze huidafwijkingen in het hoofd-hals- gebied met jeuk- en pijnklachten tijdens dupilumabbehandeling voor constitutioneel eczeem (CE). Het klinisch beeld past goed bij een head-and-neck dermatitis wat gezien wordt als een klinische variant van CE. De histopathologie toont een neutrofiele dermatose met op de achtergrond een beeld van eczeem en geen kenmerken van rosacea. In het serum wordt een verhoogd specifiek IgE voor Malassezia gevonden. Behandeling met itraconazol oraal heeft goed effect.
Trefwoorden
constitutioneel eczeem – dupilumab – red face – head-and-neck dermatitis
Correspondentieadres
Fleur de Beer
E-mail: f.s.a.debeer-2@umcutrecht.nl