Artikelen
Onderzoek van eigen bodem - Melanoomdetectie van patiënten met multipele atypische naevi naevocellulares* (2019-02)
Artikel in PDF
R.E.J. Roach**, D.J.W. Rauwerdink**, M. Etty, N.A. Kukutsch, R. van Doorn
Huidige richtlijnen
Patiënten met multipele atypische naevi naevocellulares (AN) hebben een tot zes keer verhoogd risico op ontwikkeling van melanoom. [1,2] Een eenduidig beleid in verschillende westerse landen wat betreft dermatologische controle ontbreekt. De Nederlandse richtlijn Melanoom stelt dat patiënten met vijf of meer AN jaarlijks gecontroleerd zouden moeten worden. [3] Over de werkelijke toegevoegde waarde van jaarlijkse derma- tologische screening bij patiënten met AN bestaat echter onduidelijkheid. Een enquête onder dermatologen in de VS leerde dat 59% een jaarlijkse screening adviseert. [4] De huidige richtlijn in het Verenigd Koninkrijk beveelt uitsluitend zelfcon- trole van de huid aan. [5] Op de afdeling Dermatologie van het LUMC wordt de richtlijn Melanoom gevolgd en worden patiënten met vijf of meer klinische AN of meer dan honderd naevi naevocellulares jaarlijks gecontroleerd met educatie ten aanzien van zelfcontrole van de huid. Daarnaast worden deze patiënten voor extra controles gezien indien zij verdachte veranderingen opmerken.
Melanoomincidentie
In deze studie werd de incidentie van melanoom onderzocht bij AN-patiënten die in de periode van 2011 tot 2016 het spreekuur voor AN op de afdeling Dermatologie van het LUMC bezochten. In deze periode bezochten 1131 patiënten (641 vrouwen en 493 mannen; gemiddelde leeftijd 41 jaar) de polikliniek voor periodieke controle. Deze controle bestond uit volledige huidinspectie met behulp van een dermatoscoop en bij een subgroep patiënten (met zeer veel AN of met veel moeilijk beoordeelbare naevi) werd total body fotografie uitgevoerd. Patiënten met familiair melanoom en recent ontdekt melanoom werden geëxcludeerd omdat zij, naast hun AN, al een andere reden hadden om periodiek gecontroleerd te worden. Gedurende de follow-upperiode werd de diagnose melanoom vastgesteld bij 39 patiënten (17 vrouwen en 22 mannen; gemiddelde leeftijd 48 jaar). De incidentie van melanoom was 1,1% per follow-upjaar. 9 patiënten ontwikkelden multipele melanomen, hetgeen resulteerde in een totaal aantal van 56 melanomen, waarvan 46 invasief en 10 in situ (tabel 1). De mediane breslowdikte van de invasieve melanomen was 0,67 mm (range 0,2-2,7 mm). Het merendeel van de melanomen had superficieel spreidende groeiwijze (87%). In 79% van de gevallen werd het melanoom ontdekt door de dermatoloog, in 18% van de gevallen had de patiënt de naevoïde afwijking zelf opgemerkt als verdacht en in 4% was deze door de huis- arts gedetecteerd. In totaal werden 1550 laesies geëxcideerd. Een deel hiervan betrof echter non-melanoma huidkanker ofwel een excisie om cosmetische redenen.
* De resultaten van deze studie zijn eerder verschenen als letter in het British Journal of Dermatology. Br J Derm 2018, doi: 10.1111/bjd.16708.
Ontstaanswijze van het melanoom
Op basis van de afgenomen anamnese, klinische fotografie en histopathologisch onderzoek kon bij 22 patiënten een conclusie worden getrokken over de ontstaanswijze van het melanoom. Bij 6 patiënten (28%) ontstond het melanoom uit normale huid (de novo) en bij 16 patiënten (72%) was het melanoom ontstaan uit een pre-existente naevus naevocellularis. In de algemene populatie is gevonden dat een veel lager percentage (29%) melanomen ontstaat uit een pre-existente moedervlek. [6]
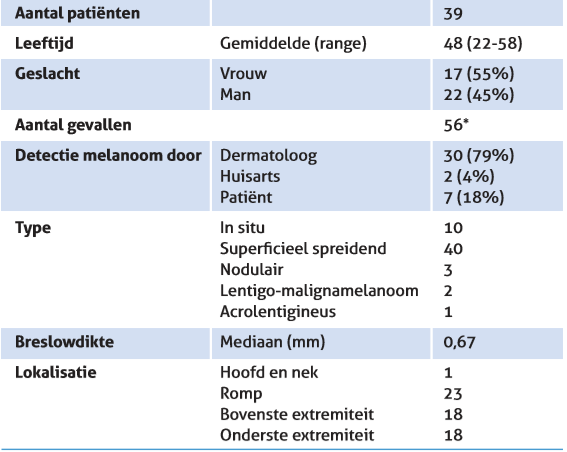
Tabel 1. Kenmerken van melanomen gediagnosticeerd bij AN-patiënten tijdens periodieke controle.
* Bij 9 patiënten werden multipele melanomen gediagnosticeerd.
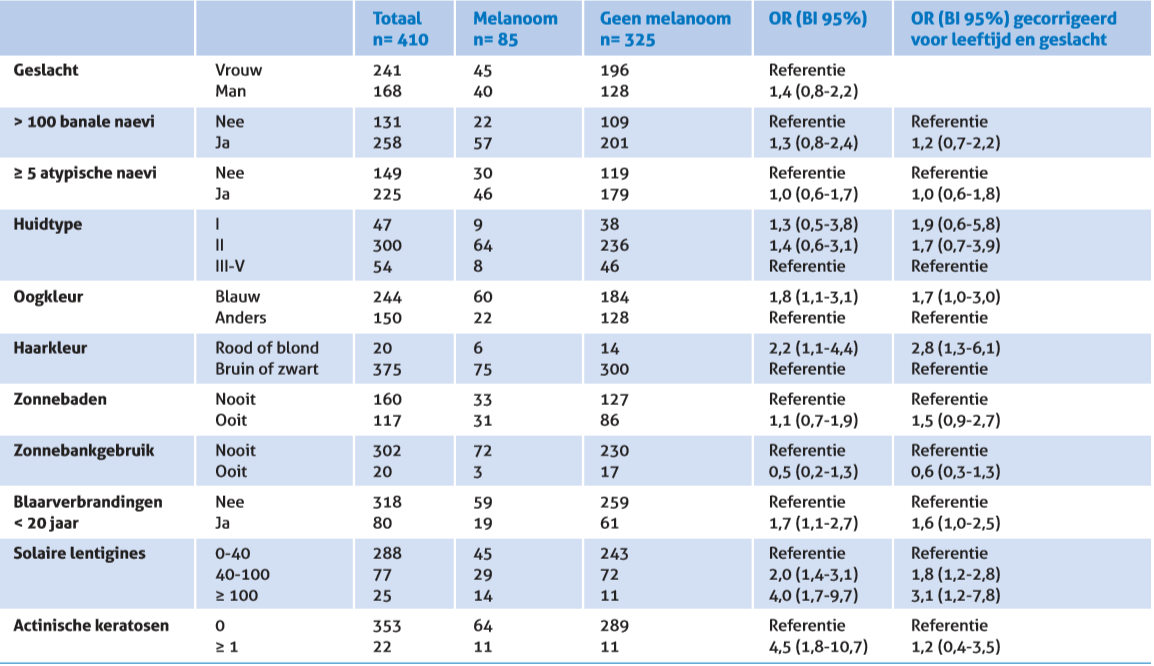
Tabel 2. Klinische risicofactoren voor het ontwikkelen van melanoom.
Klinische karakteristieken
Een aanvullende analyse van risicofactoren binnen de groep van AN-patiënten werd verricht om meer inzicht te verkrijgen in welke groep patiënten het meeste baat zou hebben bij jaarlijkse controle door een dermatoloog. In een cohort van 410 AN-patiënten werden bij controlebezoek gedetailleerde patiëntkarakteristieken vastgelegd. Vervolgens werd nagegaan welke kenmerken vaker voorkwamen bij patiënten die later melanoom hadden ontwikkeld versus de patiënten die geen melanoom kregen. Voor iedere risicofactor op het ontwikkelen van melanoom werd de oddsratio (OR) bepaald, gecorrigeerd voor leeftijd en geslacht. De analyse toonde dat het risico op het ontwikkelen van melanoom het hoogst was bij patiënten met rood of blond haar (OR 1,9), meer dan 100 lentigines solares (OR 3,4) en blaarverbrandingen tijdens de jeugd (OR 1,6) (tabel 2). Opvallend was dat er geen verhoogd risico op melanoom werd gevonden bij patiënten die aangaven te zonnebaden of gebruik te maken van de zonnebank. Mogelijk heeft dit te maken met de vraagstelling ‘ooit/nooit’. Door deze brede antwoordcategorieën is het mogelijk dat patiënten die slechts enkele keren onder de zonnebank zijn geweest of slechts sporadisch in de zon zitten, toch in de blootgestelde groep zijn ingedeeld.
Conclusie
Patiënten met multipele AN hebben een verhoogd risico op het ontwikkelen van melanomen en periodieke dermatologi- sche controle draagt bij aan het vroeger diagnosticeren van melanoom bij deze patiëntengroep. De meeste melanoom- diagnoses werden immers vastgesteld door de dermatoloog tijdens jaarlijkse controle zonder dat patiënten de plekken zelf als verdacht hadden opgemerkt. Aangezien patiënten met rood of blond haar, veel lentigines solares of een voorgeschiedenis van ernstige zonverbranding gedurende de jeugd het hoogste risico hebben op het ontwikkelen van melanoom, lijkt jaarlijkse controle in het bijzonder bij deze subgroep van patiënten met AN van belang. Er is grootschalig, prospectief onderzoek nodig om de gezondheids- winst en kosteneffectiviteit van jaarlijkse dermatologische controle van patiënten met multipele AN verder te onderbouwen.
Literatuur
1. Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer 2005;41:28-44.
2. de Snoo FA, Kroon MW, Bergman W, et al. From sporadic atypical nevi to familial melanoma: risk analysis for melanoma in sporadic atypi- cal nevus patients. J Am Acad Dermatol 2007;56:748-52.
De complete literatuurlijst is, vanaf drie weken na publicatie in dit tijdschrift, te vinden op www.nvdv.nl.
Correspondentieadres
Rachel Roach
E-mail: r.e.j.roach@lumc.nl