Artikelen
Kinderdermatologie - Een infantiel hemangioom herken je zo (2019-04)
Artikel in PDF
M. de Graaf
Infantiele hemangiomen (IH) zijn de meest voorkomende vasculaire tumoren op de kinderleeftijd. Ze komen in Nederland voor bij iets minder dan 10% van de algemene bevolking. [1] IH’s hebben een karakteristiek beloop en de diagnose wordt veelal gesteld op basis van de kliniek. Desalniettemin is het soms lastig de diagnose te stellen. [2] Een verscheidenheid aan veelal goedaardige tumoren kan zich presenteren met kenmerken van een IH. Daarnaast wordt de terminologie voor vasculaire (huid)afwijkingen soms verkeerd gebruikt. Dit kan leiden tot de verkeerde diagnose, onjuiste uitleg aan ouders over de prognose en zelfs tot de start van de verkeerde behandeling. Met behulp van een zorgvuldige anamnese, lichamelijk onderzoek, en zo nodig aanvullend onderzoek is het mogelijk om tot een adequate diagnose te komen. Aan de hand van vier casus, waarbij initieel werd gedacht aan een IH, wordt dit geïllustreerd.
Classificatie
IH en andere vasculaire afwijkingen kennen een geschiedenis van gebruik van verwarrende nomenclatuur in de medische leerboeken en wetenschappelijke literatuur. Hier draagt het gebrek aan kennis over de precieze etiologie van IH aan bij. [3] Virchow and Wagner (1863) publiceerden een vroege classificatie waarbij vasculaire afwijkingen geclassificeerd werden aan de hand van de pathologische kenmerken van de vaten. [4] Vasculaire tumoren werden onderverdeeld in angiomen (simplex, cavernosum, en racemosum) en lymfangiomen (simplex, cavernosum, en cystoïd). Er bestond de neiging om iedere vasculaire tumor te bestempelen als een hemangioom. In 1982 probeerden Mulliken en Glowacki deze verwarring op te heffen en stelden een classificatie voor op basis van het biologische gedrag en het natuurlijk beloop van vasculaire afwijkingen. [5] Deze classificatie maakt onderscheid tussen vasculaire tumoren, zoals het IH, en vasculaire malformaties. Hiermee werd het mogelijk om vasculaire afwijkingen juist te classificeren in 96% van de patiënten. [5] Inmiddels is deze classificatie meermaals gereviseerd waarbij ook andere vasculaire tumoren uit de differentiële diagnose van het IH zijn meegenomen. De laatste revisie vond plaats in mei 2018 door de International Society for the Study of Vascular Anomalies (ISSVA) en heeft geleid tot de ISSVA classification for vascular anomalies 2018. [6] Een samenvatting met de belangrijkste benigne vasculaire afwijkingen uit deze classificatie staat in tabel 1.
Anamnese
De anamnese is essentieel om onderscheid te maken tussen IH en andere vasculaire tumoren. IH’s komen vaker voor bij meisjes en bij een lager geboortegewicht of een gecompliceerde zwangerschap. Deze kenmerken helpen echter vaak niet bij het maken van dit onderscheid. Wat wel helpt, is het uitvragen van het groeipatroon van de vasculaire afwijking en de eventuele complicaties.
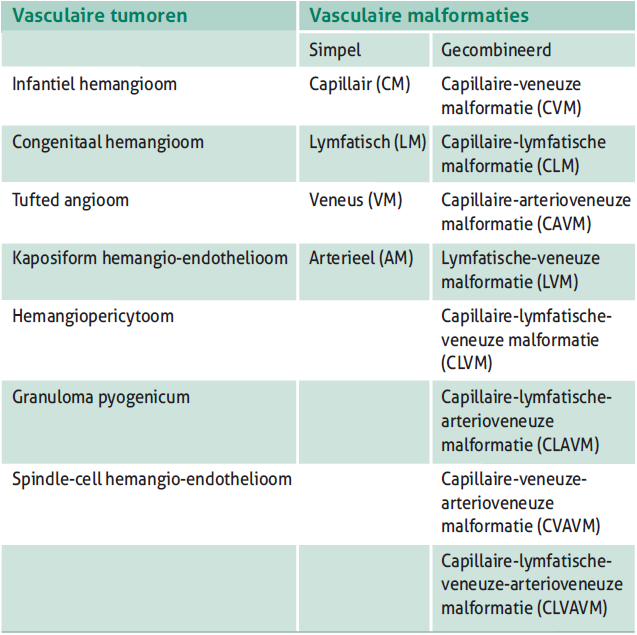
Tabel 1. Samenvatting met de belangrijkste benigne vasculaire afwijkingen uit de ISSVA-classificatie voor vasculaire anomalieën 2018.
Ontstaan en groeipatroon
IH’s zijn niet aanwezig bij de geboorte. Wel is er bij 65% van de patiënten sprake van een precursorlaesie: een bleke, anemische, livide of teleangiëctatische macula, waar binnen de eerste twee levensweken een IH groeit. [7] IH’s manifesteren zich meestal binnen een tot vier weken na de geboorte, subcutane IH’s vallen vaak pas later op, maar niet later dan de leeftijd van twaalf weken. [8,9] Als clinicus is het belangrijk goed door te vragen naar het moment van het ontstaan van het IH: was er bij de geboorte sprake van een vasculaire tumor of alleen verkleuring van de huid? Indien de tumor bij de geboorte aanwezig was, past dit niet bij de diagnose IH. IH’s kennen in de eerste levensweken een snelle groeifase, de proliferatieve fase, waarbij er sprake is van disproportionele groei. De meeste groei vindt plaats in de eerste acht weken. [7] En op de leeftijd van twaalf weken hebben IH’s 80% van hun uiteindelijke grootte bereikt (figuur 1A). [10] De proliferatieve fase wordt gevolgd door een periode met langzame groei tot de leeftijd van zes tot negen maanden. Uiteindelijk komt er een periode van jaren waarin het IH geleidelijk in involutie gaat. Uiteraard zijn er uitzonderingen op deze regels en houdt niet ieder IH zich aan dit beloop. Het beloop van de vasculaire afwijking kan echter wel helpen bij het stellen van de juiste diagnose (tabel 2).
Vasculaire malformaties, zoals capillaire malformaties en veneuze malformaties (VM), zijn meestal aanwezig bij de geboorte en kennen geen proliferatieve en involutiefase, zij groeien mee met het kind. In de praktijk is echter niet iedere vasculaire malformatie direct zichtbaar bij de geboorte. Zij kunnen geleidelijk duidelijker zichtbaar worden waardoor het lijkt of er sprake is van groei (figuur 1B). Congenitale hemangiomen zijn aanwezig bij de geboorte, de proliferatiefase heeft al in utero plaatsgevonden. [11] Na de geboorte laten congenitale hemangiomen ofwel een snelle involutiefase (rapidly involuting congenital hemangioma, RICH) zien, of zij involueren niet (non-involuting congenital hemangioma, NICH), of slechts gedeeltelijk (partially involuting congenital hemangioma, PICH) (figuur 1C). Tufted angiomen kunnen zowel bij de geboorte aanwezig zijn, als daarna ontstaan (figuur 1D). [12] Het granuloma pyogenicum komt vaak voor op de kinderleeftijd, maar presenteert zich slechts zelden voor de leeftijd van drie maanden. (figuur 1E). [11,12]
Complicaties: bloeding en ulceratie
Indien er sprake is van forse en/of frequente bloedingen moet getwijfeld worden aan de diagnose IH. Ouders maken zich vaak zorgen over bloeden van het IH. Een bloeding kan optreden bij ulceratie. Ulceratie vindt plaats bij ongeveer 40% van de IH’s. Bloeding bij een ulceratief IH is vaak mild, bijvoorbeeld een streepje bloed in de luier, en zelden klinisch relevant. [13] Vasculaire tumoren, die wel frequent en ook soms zeer heftig kunnen bloeden, zijn het congenitale hemangioom (figuur 1C) en het granuloma pyogenicum (figuur 1E). Congenitale hemangiomen kunnen ulcereren en dit geeft een risico op een zeer ernstige, soms levensbedreigende bloeding. [9] Het granuloma pyogenicum bloedt vaak frequent, maar dit is meestal niet levensbedreigend. [12]
Lichamelijk onderzoek
IH’s voelen bij palpatie vast-elastisch aan en zijn vaak wat warm. Oppervlakkige IH’s hebben meestal een aardbeirode kleur, met soms ook teleangiëctastieën. Subcutane hemangiomen schijnen blauw of paars door of zijn meer huidkleurig, afhankelijk van hoe diep het IH ligt. IH’s zijn meestal pijnloos, behalve in het geval van ulceratie. [14] Ze pulseren niet, in tegenstelling tot bijvoorbeeld arteriële vaatmalformaties (AVM's). VM’s kunnen zich heel divers presenteren, afhankelijk van welke vaten zijn aangedaan. Meestal presenteren ze zich als een zachte comprimeerbare blauwe massa. Houdingsveranderingen of druk kunnen invloed hebben op de grootte en zichtbaarheid van een VM. IH’s kunnen ook meer prominent worden bij huilen, maar zij veranderen niet bij een afhangende positie en zijn vaak niet zo comprimeerbaar of leeg te drukken als een VM. [15] Ook geven VM’s meestal geen toename van de temperatuur van de huid. VM’s kunnen aanwezig zijn in de huid en subcutis, maar ook doorgroeien in onderliggend spierweefsel. Doorgroei in spierweefsel wordt slechts zelden gezien bij IH’s. [15] Congenitale hemangiomen kunnen klinisch erg lijken op IH, maar wat hen vaak kenmerkt en onderscheid van een IH is een bleke halo rondom de tumor (figuur 1C). [9] Tufted angiomen voelen veel vaster of rubberachtig aan en de kleur is vaak paars of roodbruin. [16] Het granuloma pyogenicum is een glanzend, bolvormig, rood tumortje, dat bestaat uit een proliferatie van capillaire bloedvaatjes (figuur 1D). Dit kan gemakkelijk bloeden bij aanraking.
Aanvullende diagnostiek
De diagnose IH kan in de meeste gevallen gesteld worden op het klinische beeld. Bij een onduidelijke diagnose is aanvullende diagnostiek en follow-up in een gespecialiseerd expertisecentrum noodzakelijk om onnodige diagnostiek, ingrepen en eventuele vertraging in de behandeling te voorkomen. [17] In eerste instantie kan een echo overwogen worden. IH’s laten een high flow-patroon zien in tegenstelling tot VM’s, die gekenmerkt worden door een low flow-patroon. Wanneer er onduidelijkheid over de diagnose blijft bestaan, kan onderzoek middels een MRI/MRA of een biopsie worden overwogen. Een biopsie kan verricht worden om atypische IH te onderscheiden van de andere tumoren uit de differentiële diagnose van IH. De GLUT 1-immunohistochemische kleuring is altijd positief bij IH, meestal niet bij andere vasculaire tumoren en nooit bij vasculaire malformaties. [17,18]
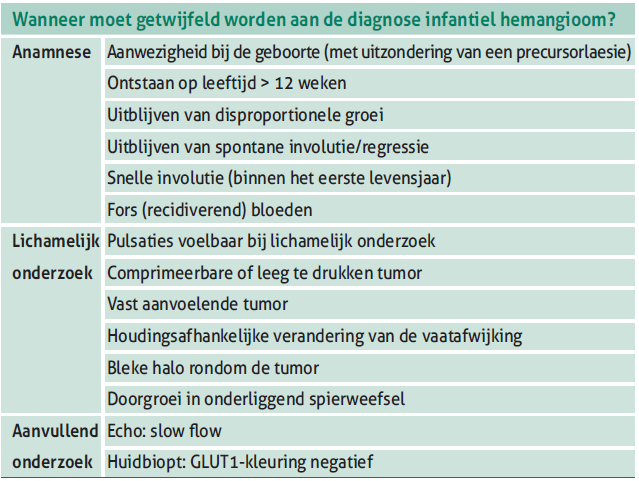
Tabel 2. Lijst van kenmerken van een vasculaire afwijking bij een jong kind waarbij getwijfeld moet worden aan de diagnose infantiel hemangioom.
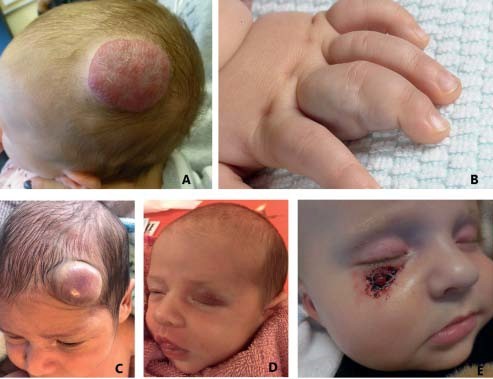
Figuur 1. Vijf casus met een vasculaire afwijking, verwezen naar de afdeling Dermatologie van het Wilhelmina Kinderziekenhuis, UMC Utrecht, met de verdenking op een infantiel hemangioom (IH). Casus B, C, D en E bleken geen IH te zijn.
A. Infantiel hemangioom. Meisje van vier maanden oud. Eén week na de geboorte ontstond een tumor op de scalp, die disproportioneel groeide. Op basis van de kliniek werd de diagnose IH gesteld.
B. Veneuze malformatie. Jongen van dertien maanden oud. Kort na de geboorte viel ouders een zwelling van dig 3 van de linkerhand op. Deze zwelling groeide langzaam met de jongen mee. Een aanvullende echo kon de diagnose veneuze malformatie bevestigen.
C. Congenitaal hemangioom. Jongen van zes weken oud. Bij de geboorte was direct een zwelling zichtbaar op het hoofd. Op de foto is de bleke halo te zien. De diagnose congenitaal hemangioom werd gesteld en bevestigd middels een echo. Binnen de eerste zes levensmaanden ging het congenitaal hemangioom fors in regressie. Dit past goed bij de diagnose ‘rapidly involuting congenital hemangioma’ (RICH).
D. Tufted angioom. Meisje van drie weken oud. Kort na de geboorte ontstond een roodpaarse progressieve zwelling op het linkerooglid. Het oog kon niet volledig meer worden geopend. Middels een echo en MRI was het niet mogelijk om tot een eenduidige diagnose te komen. Uiteindelijk liet aanvullend histopathologisch onderzoek het beeld zien van een tufted angioom.
E. Granuloma pyogenicum. Jongen van zes maanden oud. Op de leeftijd van vier maanden ontstond een klein rood bultje op de rechterwang, dat langzaam groeide en regelmatig bloedde. Kortdurende behandeling met een bètablokker had geen effect gehad. Op basis van het klinisch beeld, de leeftijd van het ontstaan (> 12 weken) en de frequente bloedingen werd de diagnose granuloma pyogenicum gesteld. Deze werd verwijderd middels excisie (foto met dank aan dr. R.A. Tupker, dermatoloog St. Antonius Ziekenhuis Utrecht).
Conclusie
Ondanks dat IH’s vaak voorkomen en de diagnose meestal is te stellen op het klinische beeld, blijkt het in de praktijk niet altijd gemakkelijk om een IH te onderscheiden van andere (zeldzamere) vasculaire afwijkingen. Veneuze vaatmalformaties, congenitale hemangiomen, tufted angiomen en het granuloma pyogenicum vereisen een ander beleid en reageren niet op behandeling met orale bètablokkers, de eerstekeusbehandeling voor IH. Voor de behandeling van IH verwijs ik naar het Consensusdocument voor de behandeling van infantiele hemangiomen 2017 op de website van de HEVAS (ouder- en patiëntenvereniging voor Hemangiomen en Vasculaire malformaties). [17] Als dermatoloog is het belangrijk om kennis te hebben genomen van de meer zeldzame vasculaire tumoren en vasculaire malformaties bij jonge kinderen om deze te kunnen onderscheiden van IH. Een juiste diagnose kan zorgen voor een tijdig en juist beleid. Bij twijfel aan de diagnose kan verwezen worden naar één van de landelijke expertisecentra.
Literatuur
1. Hoornweg MJ, Smeulders MJ, Ubbink DT, van der Horst CM. The prevalence and risk factors of infantile haemangiomas: a case-control study in the Dutch population. Paediatr Perinat Epidemiol 2012; 26(2):156-62.
2. Macfie CC, Jeffery SLA, et al. Diagnosis of vascular skin lesions in children: An audit and review. Pediatr Dermatol 2008;25(1):7-12.
3. Waner M, Suen JY. The natural history of hemangiomas. In Waner M, Suen JY, eds. Hemangiomas & vascular malformations of the head and neck. New York: Wiley-Liss, 1999.
4. Virchow R, editor. Die krankhaften Geschwülste. Berlin: A. Hirschwald, 1863.
5. Mulliken JB, Glowacki J. Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconstr Surg 1982;69:412-20.
6. ISSVA Classification of Vascular Anomalies ©2018 International Society for the Study of Vascular Anomalies. Beschikbaar op ‘issva.org/ classification’. Geraadpleegd op 18 januari 2019.
7. Tollefson MM, Frieden IJ. Early growth of infantile hemangiomas: what parents’ photographs tell us. Pediatrics 2012;130(2):e314-20.
8. Munden A, Butschek R, Tom WL, et al. Prospective study of infantile haemangiomas: incidence, clinical characteristics and association with placental anomalies. Br J Dermatol 2014;170(4):907-13.
9. Liang MG, Frieden IJ. Infantile and congenital hemangiomas. Semin Pediatr Surg 2014;23(4):162-7.
10. Chang LC, Haggstrom AN, Drolet BA, et al. Growth characteristics of infantile hemangiomas: implications for management. Pediatrics 2008;122(2):360-7.
11. Hoeger PH, Colmenero I. Vascular tumours in infants. Part I: benign vascular tumours other than infantile haemangioma. Br J Dermatol 2014;171(3):466-73.
12. Johnson EF, Davis DM, Tollefson MM, Fritchie K, Gibson LE. Vascular tumors in infants: Case report and review of clinical, histopathologic, and immunohistochemical characteristics of infantile hemangioma, pyogenic granuloma, noninvoluting congenital hemangioma, tufted angioma, and kaposiform hemangioendothelioma. Am J Dermatopa- thol 2018;40(4):231-9.
13. Chamlin SL, Haggstrom AN, Drolet BA, et al. Multicenter prospective study of ulcerated hemangiomas. J Pediatr 2007;151:684-9, 9e1.
14. Léauté-Labrèze C, Prey S, Ezzedine K. Infantile haemangioma: part I. Pathophysiology, epidemiology, clinical features, life cycle and associated structural abnormalities. J Eur Acad Dermatol Venereol 2011;25(11):1245-53.
15. Frieden IJ, Rogers M, Garzon MC. Conditions masquerading as infantile haemangioma: Part 1. Australas J Dermatol 2009;50(2):77-97;quiz 98.
16. Colmenero I, Hoeger PH. Vascular tumours in infants. Part II: vascular tumours of intermediate malignancy [corrected] and malignant tumours. Br J Dermatol 2014;171(3):474-84.
17. Consensusdocument voor de behandeling van infantiele hemangiomen 2017. Beschikbaar op “http://hevas.eu/wp-content/uploads/2017/11/HEVAS_richtlijnen_2017_WEB.pdf.” Geraadpleegd op 18 januari 2019.
18. van Vugt LJ, van der Vleuten CJM, Flucke U, Blokx WAM. The utility of GLUT1 as a diagnostic marker in cutaneous vascular anomalies: A review of literature and recommendations for daily practice. Pathol Res Pract 2017;213(6):591-7.
Samenvatting
Infantiele hemangiomen (IH) hebben een karakteristiek beloop en de diagnose wordt veelal gesteld op basis van de kliniek. Desalniettemin is het soms lastig de diagnose te stellen. Een zorgvuldige anamnese en lichamelijk onderzoek kunnen helpen bij het differentiëren tussen een IH en andere vasculaire afwijkingen bij het jonge kind. Soms is verwijzing naar een expertisecentrum nodig. Aan de hand van vier casus, waarbij initieel werd gedacht aan een IH, wordt geïllustreerd hoe een vasculaire afwijking bij een jong kind kan worden onderscheiden van een IH.
Trefwoorden
infantiel hemangioom – differentiële diagnose – vasculaire afwijking – vasculaire tumor – vasculaire malformatie – kind
Correspondentieadres
Marlies de Graaf
E-mail: m.degraaf-10@umcutrecht.nl